COVIDのクラスターが老健で起こったら?
それなりに広がるが、一般大衆と変わらない
私はPhysician-scientistを自負しています。Physicianよりの。
研究論文を書いて、IFがそれほど高くなくても、Physicianに響き、誰かの行動を変えることや患者さんの役に立つことがあればいいと思っている。Pure ScientistやMethodlogistには得られた結果に対して言い過ぎだとコメントされても、出来る限り血の通った考えを最後になんとか滑りこませるようにしている。そうしないとPhysicianが研究する意味がない気がする。
今回、COVIDのクラスターを経験して、まず、私が行ったのは現地に行くことでした。わらじ疫学だ。
臨床も疫学も研究も現場からの情報は最重要だ。どのように広がり、何に困ったのか、何が足りなくて、何が良かったのか。脳内考察から理解してもデータで示せることと示せないことがある。それでも起こったことの背景は知っておくべきだと思う。
元々、臨床研究は強烈に言いたいことがあっても、基本的にはグッと堪えて、データから言えることで表現するしかないのだ。でも、その正確さが正しい根拠になる。
日本の介護福祉施設や病院では例年11月くらいからインフルエンザ対策として面会制限を行ってきた。職員のマスクもCOVID前からかなり普及していた。特に1月に日本で最初のCOVIDの症例が出てからは清潔感の強い日本人はかなり気を使って生活してきたと思う。特に2月になり厚生労働省の通達が出てからはマスクや手指衛生などの感染対策はしっかりと行い、面会謝絶とした。例年と違うことは入居者や患者さんにもマスクをしてもらって生活してきたことくらい。
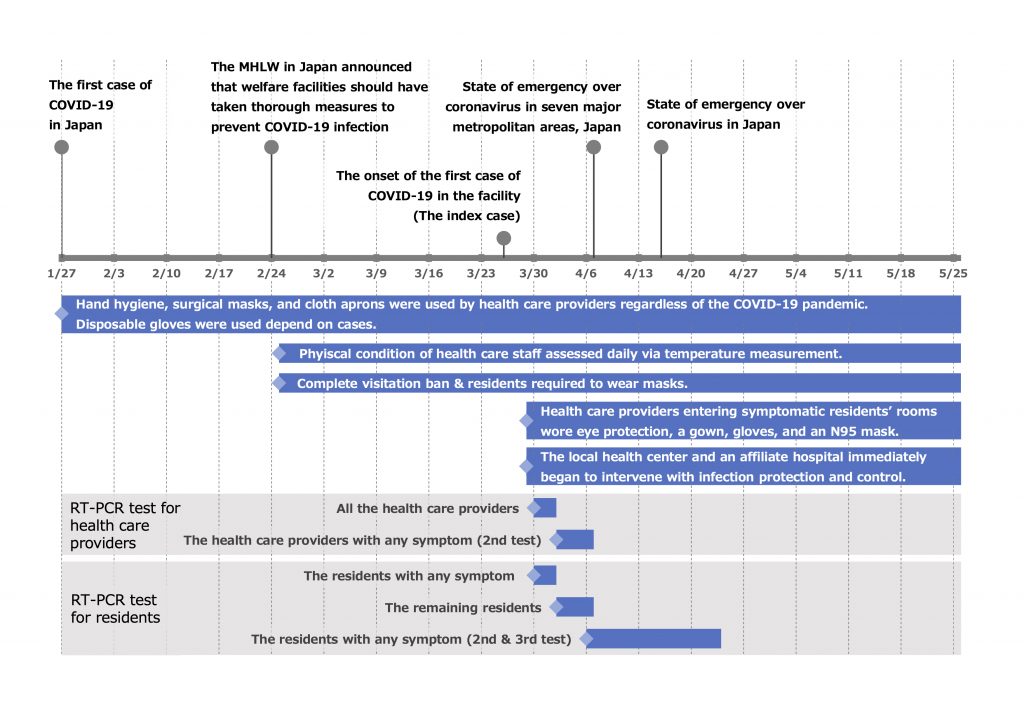
正直、病院でない場所での感染対策としてはほぼ完璧。それ以上は酷というものですよ。介護施設で。
それでもウイルスが侵入するとsecond attack ratioは15%。
Index caseに対して、理論上、入居者や職員が濃厚接触者にカウントされないこのような対策をしてもこのくらいは広がってしまうのだろう。逆にマスクの適正利用や手指衛生の遵守がしにくい認知症の入居者だらけの老健でこの程度で済んでいるのはある程度対策が奏功しているとも言える。
これくらいは許容すべきだろう?
人は人と接するのだ。
今回の報告は”研究”と言う視点から”マスク対策を行っていれば、濃厚接触者にはカウントしない方針”の限界点を述べた。ロジックとして。しかし、”入居者がマスクの適正利用や手指衛生の遵守がしにくい認知症”ということを加味すれば、もしかしたら、マスクの予防効果はこの数値よりもあるのかも知れない。一方で一般大衆におけるマスクの予防効果のエビデンスもこの程度である。意外に一般大衆も認知症の入居者と同じくらいの衛生遵守率、適正利用率かも知れない。マスクはしているのだろうけど。鼻だしマスクとかマスクして手を洗わず口触るみたいなのは意味ないから。これは感覚だけど。
死亡率も非常に低かった。軽症でもすぐに全例に医療介入したからか、医療費の問題か、アジア人の特徴なのかは分からないが、欧米の報告とは全く違った死亡率だった。このような施設では同期間にCOVID以外でも寿命を迎えている人もそれなりにいる。死ぬことが悪ではない。Nが少ないのでこの報告で何か因果を言うことは出来ないんだけども。
そもそも、病気になった人に原因を求めるのはおかしい。誰かがウイルスを持ち込んだのかも知れないが、その前にその人にうつした人もいるのだ。最初の始祖まで辿るのか?鬼舞辻無惨はおらんよ。
我々は交通ルールを守らなかったことによる事故で外傷を負った人にルールを無視したからでしょうとは言わない。ましてやその箱を作った車の会社に予防が出来ていないからとか、政府に道を歩く人が多いからだとか責めたりはしない。考えもしない。国や地域の集団でルールを作り、衝突軽減などの新しい技術を導入して予防を高め、多くの人を救いたいと願うが、対象は常に集団である。個人ではない。
疫学を学んでほしい。集団の医学を。集団は個人に対する医学の拡大解釈ではないのだ。
今後、学校で教えてほしいと切に願うのは統計・金融・健康。数Ⅲではなくね。
COVID前はテレビに出てくる医師は十分な臨床経験があるのだろうか?もしくは何している人なんだろう?と疑問を持つような人が多く、コメントが現実離れしていることが多かった。無茶苦茶バイアスのあるコメント。今もあるけど。
しっかりとした報道は残念ながら基礎研究一辺倒でそれはそれで現実離れしていた。前から述べているようにiPS細胞は素晴らしい技術でこの先に様々な”期待”はあるが、まだ、人の生命を救ったことはない。我々の世代が恩恵を預かれるかすら不明だ。
そう言う意味においてはCOVID後にまさに臨床家であろう人たちの血の通ったコメントも報道の中に多く出てくるようになり、臨床家の仕事が脚光を浴びるようになった。それは新しい副産物だと思う。我々は常に治療手段の無いものと闘っている。
知り合いが多いね。
しかし、彼らの根拠のあるコメントの背景は海外の結果のサマリーである。根拠のあるというのは研究論文のことだ。海外の結果になってしまうのは日本からの報告が極端に少ないからだ。特に質の高いもの。
研究論文は特に目新しいものだけが重要視されるわけではない。査読の際に最重要視するのはロジックだ。研究の結果にも個人の経験と同様、バイアスがあるのは当然。しかし、研究論文の場合はバイアスをコントロールし、バイアスを認識して報告している。
我々は今回、COVIDの内容を報告するにあたって一つのパラドックスにぶち当たった。
”患者数や死亡率が高いひどい国ほど論文になりやすく、良い雑誌に載る。”
日本は患者数や死亡率が低い。数の少ない経験を研究にするとバイアスは大きいし、インパクトも小さい。しかし、多くの日本の研究者、医師、施設がその学術的報告を正しい方法で繰り返し、その根拠をまとめていくと”なぜ日本の患者数や死亡率が低いのか?”見えてくるかもしれない。憶測や推量ではなく。
これまでもコロナウイルス自体は存在した。
正直、新しくカテゴライズされた領域は何を報告しても貴重である。COVID−19後、まだ一年も経っていないのだ。一例報告でも貴重である。日本の医師や研究者は査読を受け、ロジックが整った形でCOVIDの経験を出来る限りシェアしてほしい。みたことある、診療したことのあると言うだけの経験を知っている知識だけをこねくり回して結論付ける井戸端会議レベルのコメントではなく。
なんか、長くなったな。
原著論文:Abe T, Tokuda Y, Iriyama H, Iwagami M, Komori A, Sugiyama T, Tamiya N
Surgical Mask Use by Health Care Personnel to Prevent COVID-19 Spread in Long-term Care Facility
J Gen Fam Med, in press 2020